Heupprothese
Contact
Bij deze operatie worden beide gewrichtsuiteinden van de heup (de kop en de kom) verwijderd en door een prothese (kunstheup) vervangen.
De meest voorkomende reden voor het plaatsen van een nieuwe heup is artrose. De slijtage van het gewricht veroorzaakt pijn en ongemak. Na vervanging van de heup door een prothese kan het gewricht weer makkelijker bewegen en heeft u geen pijn meer.
Op deze pagina snel naar
Voorbereiding
Wachttijd
Nadat de orthopedisch chirurg samen met u heeft besloten te opereren, komt u op een opnamelijst. Voor informatie over de wachttijd kunt u contact opnemen met Voorbereiding Opname. Als u aan de beurt bent, krijgt u een telefonische oproep van deze afdeling. Daarna krijg u een brief thuis gestuurd met hierop uw operatiedatum. Twee werkdagen van tevoren krijgt u bericht; u hoort dan het tijdstip van de operatie op de eerder aangegeven datum.
Blijf bewegen
We adviseren u om tijdens de wachttijd goed in beweging te blijven. Dit is goed voor het heupgewricht, maar zorgt er ook voor dat u in goede conditie blijft zodat u na de operatie sneller herstelt.
Aan de slag met de app 'MyMobility'
De MyMobility-app helpt u voor uw operatie en tijdens het herstelproces (na de operatie). Hieronder leest u meer over deze app en kunt u een handleiding vinden om de app te downloaden.
Lees meer over de app MyMobility
De MyMobility-app vertelt welke oefeningen u wanneer moet doen en houdt bij hoe dit gaat. Ook geeft de app af en toe een vragenlijst die u kunt invullen waarmee uw herstel wordt gemeten.
Handleiding om MyMobility te downloaden op uw telefoon of tablet
Regel hulp en hulpmiddelen vooraf
Na uw operatie moet u herstellen. U kunt niet meteen weer alles zelf doen. Het is verstandig om vóór uw opname zaken te regelen, zoals:
- Wie doet het huishouden?
- Welke aanpassingen in huis zijn er nodig?
- Welke hulpmiddelen hebt u nodig?
Huishouden
Het is mogelijk dat u de eerste periode na de operatie hulp nodig heeft met het doen van boodschappen, koken, stofzuigen etc. Ondanks dat het medisch gezien niet noodzakelijk is, kan het zijn dat u de eerste dagen met een kruk loopt. Het is belangrijk om vooraf hulp te regelen, dat geeft u rust tijdens uw opname en bespoedigt het ontslag naar huis. Maak daarom alvast afspraken met familie en vrienden die u na uw ontslag waar nodig kunnen ondersteunen.
Als u geen familie of vrienden kunt regelen, win dan alvast informatie in bij de instelling van gezinszorg in uw woonplaats. Doe dit zodra u weet wanneer u precies wordt opgenomen. Zij kunnen u alles vertellen over de mogelijkheden van huishoudelijke hulp en de kosten.
Thuiszorg
U kunt zelf thuiszorg aanvragen voor uw operatie in het ziekenhuis. De thuiszorg kan u bijvoorbeeld helpen bij:
- Wassen
- Aan- en uitkleden
- Medicatie toedienen
- Pleisterwissel
U kunt een thuisorganisatie inschakelen als u tijdelijk of voor een langere periode hulp nodig heeft. U bepaalt zelf van welke organisatie u de thuiszorg wilt ontvangen. Wanneer u een keuze heeft gemaakt, kunt u bellen naar de thuiszorgorganisatie van uw keuze. De wijkverpleegkundigen van deze organisatie kijken samen met u welke zorg u nodig heeft en of u voor deze thuiszorg in aanmerking komt.
Kosten
Heeft de thuiszorgorganisatie die u kiest een contract met uw zorgverzekeraar? Dan krijgt u wijkverpleging voor 100% vergoed uit uw basisverzekering. Is dat niet het geval en wilt u weten wat u vergoed krijgt? Kijk dan in uw polis of neem contact op met uw zorgverzekeraar.
Tijdelijk verblijf in zorghotel na opname in het ziekenhuis
Als u niet in aanmerking komt voor lichte zorg thuis of als u twijfelt of u zich wel veilig genoeg voelt thuis, dan kunt u terecht in diverse zorghotels in Nederland (www.zorgpension.org, www.zorghotels.nl). In de meeste gevallen moet u rekenen op een eigen bijdrage. De voorwaarden vindt u in uw zorgpolis. U kunt ook informeren bij uw zorgverzekeraar.
Hulpmiddelen
Vooraf moet u een paar krukken regelen. Deze kunt u huren bij de thuiszorgwinkel in uw regio.
De volgende hulpmiddelen kunnen handig zijn:
- Beugels bij het toilet geven extra steun bij het gaan zitten en opstaan.
- Toiletverhoger.
- Postoel: als u ‘s nachts regelmatig naar het toilet gaat en dat op een andere verdieping is dan uw slaapkamer.
- Antislipmat in de douche; hiermee vermindert u het risico op uitglijden.
- Speciale (lange) schoenlepel.
- Een ‘helpende hand’: dit is een grijper aan een lichtgewicht stok, waarmee u makkelijk dingen kunt oprapen zonder te bukken.
- Als uw bed te laag is, kunt u bedklossen huren bij de thuiszorgwinkel.
U dient op de operatiedag de krukken (het liefst na de operatie) mee te laten nemen (door bijvoorbeeld het bezoek).
Aanpassingen in huis
- Bad: wij adviseren u de eerste 6 weken na de operatie geen gebruik te maken van het bad. Bij het in- en uitstappen kunt u een verkeerde beweging maken, waardoor de heupkop uit de komFysiotherapie schiet.
- Woonkamer: verwijder losliggende kleden uit uw woonkamer, u kunt hierop uitglijden.
- Stoel: zorg ervoor dat u een hoge stoel met armleuningen heeft waar u plezierig op zit en waaruit u makkelijk op kunt staan.
Fysiotherapie
Ook als u weer thuis bent, heeft u nog fysiotherapie nodig. Neem vóór uw opname contact op met een fysiotherapeut, zodat hij/zij ruimte voor u kan reserveren in de planning. U krijgt na de operatie een verwijzing mee van de fysiotherapeut uit het St. Antonius voor uw eigen fysiotherapeut.
Botbank
Tijdens uw opname kunnen wij u vragen of uw ‘oude heupkop’ mag worden ingevroren, zodat deze later eventueel gebruikt kan worden voor een bottransplantatie bij iemand die dat nodig heeft. U krijgt hiervoor een vragenlijst en een toestemmingsformulier toegestuurd.
Roken
Roken vertraagt de wond- en botgenezing. Om complicaties te voorkomen, raden wij u sterk aan om tenminste 2 weken voor de operatie en tenminste 3 weken na de operatie te stoppen met roken.
Overgevoeligheid/allergie
Geef het altijd aan ons door als u overgevoelig of allergisch bent voor bepaalde medicijnen of andere stoffen, zoals voor jodium of pleisters.
Bloedverdunnende medicijnen
Als u bloedverdunnende medicijnen gebruikt dan moet u hier, in overleg met uw arts, voor de ingreep soms tijdelijk mee stoppen. Uw arts geeft aan hoelang van tevoren u met de medicijnen moet stoppen. Indien u hiervoor bij de trombosedienst loopt is het belangrijk dat u ook aan de trombosedienst doorgeeft dat u een aantal dagen met uw medicijnen stopt. Voor de ingreep controleren we uw bloed. Is uw bloed dan nog te dun, dan kan de ingreep niet doorgaan en plannen we met u een nieuwe afspraak.
Voorbereiding opname
Wat neemt u mee?
U wordt in principe opgenomen op de dag van de operatie en u verblijft doorgaans 1 nacht in het ziekenhuis. Lees hier meer informatie over uw opname. Hier staat onder andere welke spullen u nodig heeft in het ziekenhuis.
Make-up
Zorg ervoor dat u geen make-up en nagellak draagt.
Eten en drinken (nuchter zijn)
Het is noodzakelijk dat u voor de operatie een bepaalde periode niet eet of drinkt (‘nuchter’ blijft). Dit geldt als u narcose, een ruggenprik of een zenuwblokkade krijgt. Als u niet nuchter bent tijdens de ingreep, is de kans groter dat er tijdens de ingreep eten en drinken uit uw maag in uw longen terechtkomt. Dit kan leiden tot een ernstige longontsteking. Het is dus belangrijk dat u zich aan onderstaande voorschriften houdt. Als u niet nuchter bent, zullen wij er voor uw veiligheid voor kiezen om de operatie niet door te laten gaan.
Houd u aan de onderstaande voorschriften:
- Tot 6 uren voordat u in het ziekenhuis moet zijn, mag u 1 of 2 beschuitjes met jam eten.
Dit betekent dat als u zich bijvoorbeeld om 08.00 uur ’s morgens in het ziekenhuis moet melden, u vanaf 02.00 uur ’s nachts niets meer mag eten. Moet u zich bijvoorbeeld om 14.00 uur ’s middags melden, dan mag u vanaf 08.00 uur ’s morgens niets meer eten.
- Tot 2 uren voordat u in het ziekenhuis moet zijn, mag u heldere vloeistoffen drinken. Dit zijn: water, appelsap en thee ZONDER melk. Koffie zonder melk is ook toegestaan.
Dit betekent dat als u zich bijvoorbeeld om 08.00 uur ’s morgens in het ziekenhuis moet melden, u vanaf 06.00 uur ’s morgens niets meer mag drinken. De afgesproken medicatie mag u wel met een slokje water innemen op de dag van de operatie.
Als u al bent opgenomen in het ziekenhuis en de volgende dag wordt geopereerd, dan zullen de zorgverleners op de afdeling u laten weten vanaf hoe laat u niet meer mag eten en drinken.
Behandeling
Op de dag van de operatie komt u naar het ziekenhuis naar de opnamezaal, dit is op locatie Utrecht, route 6. Indien nodig wordt er bloed bij u afgenomen. De verpleegkundige neemt de anamnese samen met u door om te kijken of alle gegevens nog correct zijn.
Voor de operatie krijgt u 2 tabletten paracetamol van elk 500 mg die u met een beetje water inneemt. Dit is om voor de operatie al te starten met pijnmedicatie.
Van de verpleging krijgt u speciale operatiekleding. Sieraden, prothesen, lenzen, gehoorapparaten etc. moet u bij uw overige bezittingen achterlaten of aan een familielid geven. Uw persoonlijke bezittingen worden tijdelijk in een afgesloten ruimte voor u bewaard. Na de operatie brengen we uw spullen naar de zaal, waar u de rest van de periode verblijft.
Zorg ervoor dat u geen make-up draagt, ook geen nagellak. Vanaf de opnamezaal gaat u naar de operatiekamer.
U heeft op de poli al kennisgemaakt met een orthopeed. Maar het kan zijn dat u door een andere orthopeed wordt geopereerd. Dit wordt met u besproken.
Lees meer
De ingreep
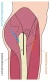
Bij een totale heupvervanging worden beide gewrichtsuiteinden van de heup (de kop en de kom) verwijderd en vervangen door een kunstheup.

Figuur 1: heupprothese
De prothese bestaat uit een nieuwe heupkom en een nieuwe heupkop die precies in elkaar passen (zie figuur 1). De kop zit aan een steel die stevig in het bot van het dijbeen wordt vastgezet. De heupkom wordt stevig in het bekken vastgezet. Hierna controleert de chirurg of beide delen van de prothese perfect in elkaar vallen. Door het gladde oppervlak van de prothese kunt u de heup weer soepel en zonder pijn bewegen. Vervolgens wordt de wond gesloten en gehecht met hechtdraad of nietjes.
De operatie duurt ongeveer 1 uur.
Ter controle wordt er nog een röntgenfoto gemaakt. Dit gebeurt de dag na uw operatie.
Na de operatie
Na de operatie gaat u naar de uitslaapkamer. Hier blijft u totdat alle controles laten zien dat uw toestand stabiel is. Hierna wordt u naar de verpleegafdeling van de Orthopedie gebracht (afdeling 4B). Als u hier aankomt, heeft u een infuus en een pleister op de wond. U mag uw eigen, ruim zittende kleding weer aan.
De verpleegkundige op de afdeling controleert bij aankomst:
- uw hartslag
- uw bloeddruk
- de infuusnaald
- het wondverband
- uw algemene gesteldheid
Als u niet misselijk bent, mag u eten en drinken. Wij raden u aan eerst voorzichtig te beginnen met drinken. Pas daarna kunt u ook iets eten.
Nazorg
Fysiotherapie
U gaat 3 tot 4 uur na de operatie onder begeleiding van de fysiotherapeut uit bed. U mag het geopereerde been volledig belasten. De therapie bestaat uit het lopen op de kamer met een loophulpmiddel en leren op een goede manier in en uit bed/stoel gaan (transfers oefenen).
De eerste keer uit bed gaan kan gepaard gaan met duizeligheid. Het is belangrijk dat u goed aangeeft wanneer u zich niet goed voelt.
In Fysiotherapie na een heupprothese leest u meer over het belang van fysiotherapie voor het herstel na een heupprothese.
Anti-trombose
Tijdens de opname leert u uzelf te injecteren met een anti-trombosemiddel (Fraxiparine®). De verpleegkundige oefent dit ‘s avonds met u. Na uw ontslag uit het ziekenhuis krijgt u de injecties mee en injecteert u zichzelf nog ongeveer vijf weken. Indien u al specifieke bloedverdunners gebruikt als thuismedicatie kan het zo zijn dat deze de Fraxiparine®-injecties vervangen. Dit bespreekt de arts met u.
De volgende ochtend
- Kunt u zichzelf wassen aan de wastafel. Als dit niet helemaal zelfstandig lukt, kan de verpleegkundige u hierbij helpen.
- De zaalarts komt bij u langs en beoordeelt of u aan de ontslagcriteria voldoet.
- Kunt u ruim zittende vrijetijdskleding dragen en gaat u opnieuw met de fysiotherapeut:
- lopen over de gang
- de leefregels nogmaals doornemen
- indien nodig: traplopen oefenen en de oefeningen doornemen die u zelf kunt doen.
De criteria voor ontslag zijn:
- Een droge wond of een minimaal lekkende wond. U krijgt hiervoor instructies.
- De pijn is houdbaar in rust en tijdens beweging.
- U kunt weer zelfstandig lopen, traplopen, in en uit bed stappen en gaan zitten en opstaan in/uit een normale stoel.
- U kunt de Fraxiparine® zelfstandig injecteren. Als u uzelf niet kunt injecteren, leren wij het graag aan iemand uit uw omgeving.
Indien u niet aan de ontslagcriteria voldoet, blijft u in het ziekenhuis om verder te herstellen en wordt de volgende dag opnieuw beoordeeld of u met ontslag kunt.
Met ontslag
Voordat u met ontslag gaat, voert de verpleegkundige met u het ontslaggesprek en krijgt u alle relevante gegevens mee op schrift. U krijgt in elk geval mee:
- Een poliafspraak voor de wondcontrole en het verwijderen van de hechtingen.
- Een poliafspraak voor de controle bij de orthopeed (na 6 tot 8 weken).
- Een verwijsbrief voor uw fysiotherapeut. U maakt zelf een afspraak met hem/haar.
- De verpleegkundige neemt indien nodig nogmaals het gebruik van Fraxiparine® met u door. U moet dit middel nog vijf weken gebruiken, tenzij uw arts iets anders heeft afgesproken.
- De verpleegkundige neemt de leefregels voor thuis met u door en geeft u een bezoekerssamenvatting mee.
Wondverzorging
U mag uw wond met een pleister verbinden. U kunt deze zelf kopen bij een drogist of apotheek. Vanwege de lengte van de wond zijn pleisters op rol handig.
Complicaties
Hoewel wij natuurlijk onze uiterste best doen om deze te voorkomen, zijn er aan elke operatie risico’s verbonden. Het is van belang dat u weet welke risico’s dit zijn en wat u moet doen als er een complicatie optreedt. Hierdoor kunnen problemen zoveel mogelijk worden voorkomen of worden beperkt. De meest voorkomende zijn:
Infectie
Tijdens de operatie krijgt u een antibioticum om de kans op een infectie te verkleinen. Maar als u een kunstheup heeft, blijft de kans op een infectie altijd bestaan (dus ook in de toekomst). Een infectie die op een andere plaats in uw lichaam zit (denk bijvoorbeeld aan een ontstoken kies) kan de nieuwe heup aantasten. Als dit gebeurt, kan het zijn dat u opnieuw geopereerd moet worden. Neem bij elke infectie contact op met uw huisarts en vertel hem/haar dat u een kunstgewricht heeft, dus ook bij bijvoorbeeld bij een steenpuist, ontstoken kies etc.
Luxatie
Uw nieuwe heup kan de eerste 6 weken uit de kom schieten (luxeren). Dit kan gebeuren bij een verkeerde beweging of als u valt. Als de heup uit de kom is, moet deze weer teruggezet worden. De oefeningen en instructies (leefregels) die u van de fysiotherapeut leert, zorgen ervoor dat uw spieren weer snel sterker worden, waardoor u minder risico loopt op een luxatie. Hoewel deze kans over de tijd kleiner wordt, blijft deze ook na de eerste 6 weken aanwezig, waarbij met name bij een diepe buiging en een inwaartse draai de kans op een luxatie aanwezig is.
Trombose
Een andere mogelijke complicatie na een heupoperatie is trombose (een bloedstolsel in een bloedvat. U blijft tot vijf weken na de operatie het anti-trombosemiddel Fraxiparine®) gebruiken. Door na de operatie snel weer op de been te geraken, wordt de bloeddoorstroming verbeterd, zodat er minder kans is op een stolsel.
Loslating
De kunstheup kan op den duur loslaten. Meestal gebeurt dit pas na vele jaren, maar in zeldzame gevallen eerder. Vaak is het dan mogelijk om opnieuw te opereren en de prothese te vervangen. Als u zwaar bent, kan de prothese eerder loslaten. Daarom is het van belang te zorgen dat u op gewicht blijft of komt.
Zenuwletsel
Hoewel het zelden voorkomt, kan bij een totale heupvervanging een zenuw beschadigd raken. De kans hierop is minder dan 1%. Als de zenuw beschadigd is, is dat te zien aan een klapvoet (u kan uw tenen dan niet richting uw neus toe trekken). Hiervoor kan een beugel gedragen worden. Meestal herstelt het zenuwletsel zich vanzelf, maar dit kan ook lang duren. Soms herstelt het niet.
Nabloeding
Een nabloeding merkt u op doordat de wond gaat lekken. Meestal stopt de bloeding spontaan. Soms is het nodig een nabloeding operatief te behandelen. Door het gebruik van sommige antistollingsmedicijnen is de kans op een nabloeding vergroot (met uitzondering van acetylsalicylzuur, Ascal®). De orthopeed kijkt met u op de polibezoek kritisch naar uw antistollingsmedicijnen.
Verschil in beenlengte
Het plaatsen van een nieuwe heup is een heel precieze operatie, waarbij een balans gevonden moet worden tussen de stabiliteit van de heup en de lengte van het been. Soms kan het gebeuren dat het geopereerde been iets korter of langer wordt dan het andere been. 6 tot 8 weken na de operatie heeft u een afspraak met de orthopeed. Hij beoordeelt dan of er sprake is van een verschil in beenlengte. Mocht dat zo zijn, dan kunt u dit opvangen door een zooltje in uw schoen (meestal alleen onder de hak) te plaatsen.
Richtlijnen en adviezen
U kunt, de eerste 6 weken na de operatie, een aantal dingen doen om de kans op complicaties te verkleinen en uw herstel te bevorderen:
- Til geen zware voorwerpen.
- Vermijd extreme bewegingen met uw nieuwe heup.
- Ga regelmatig wandelen wanneer u daartoe in staat bent.
- Ga door met de oefeningen die u van de fysiotherapeut heeft geleerd.
- Rust uit na het wandelen, zodat de spieren en weefsel in uw heup kunnen ontspannen.
Revalidatieduur
Ondanks dat dit sterk uiteenloopt moet u er rekening mee houden dat u 9 tot 12 maanden nodig heeft om volledig te herstellen en te revalideren.
Sport
U kunt na de operatie direct weer lopen. De afstand die u kunt lopen, zal in de maanden na de operatie steeds verder toenemen. Andere activiteiten, zoals zwemmen of fietsen, mag u weer hervatten als u zichzelf daartoe in staat acht.
Seks
Seksuele activiteit is meestal weer mogelijk na 4 tot 6 weken. Let er wel op dat u de eerste drie maanden absoluut geen extreme bewegingen met de nieuwe heup maakt.
Autorijden
De eerste 6 weken na uw operatie is autorijden meestal niet mogelijk. Dit komt omdat vlot in- en uitstappen en lang zitten vervelend kan zijn. Echter, als u zichzelf na enkele weken daartoe in staat acht is autorijden mogelijk. Houd er wel rekening mee dat u juridisch gezien zelf verantwoordelijk bent voor deze afweging.
Tandheelkundige ingrepen en/of mondhygiënistische behandeling
Uit wetenschappelijk onderzoek is gebleken dat routinematig voorschrijven van antibiotica bij normale tandheelkundige ingrepen de kans op een infectie van een heupprothese niet voorkomt of kleiner maakt. Bij ernstigere infecties aan het gebit of elders in het lichaam kan dit wel noodzakelijk zijn. Raadpleeg bij twijfel uw huisarts of tandarts.
Contact opnemen
Heeft u na de behandeling problemen of dringende vragen? Neem dan gerust contact met ons op. Op werkdagen van 09.00 tot 16.30 uur belt u naar Orthopedie. Buiten kantoortijden belt u de naar de Spoedeisende Hulp van het St. Antonius Ziekenhuis Utrecht.
Na de tweeweekse controle, waarbij de hechtingen worden verwijderd verwijzen wij u naar de huisarts of buiten kantoortijden naar de huisartsenpost. Indien noodzakelijk zal hij/zij u doorverwijzen.
Neem in de volgende gevallen sowieso contact met ons op:
- Als de wond gaat lekken waar deze eerder droog was.
- Als de wond dik wordt en/of meer pijn gaat doen.
- Als u niet meer goed op uw been kunt staan, terwijl dit ervoor goed mogelijk was.
- Als u een strak, dik en warm gevoel krijgt in uw onderbeen/kuit.
- NB: het is normaal dat uw been na de operatie iets dikker is dan normaal.
- Als er koorts optreedt en het wondgebied rood ziet en warm aanvoelt.
Expertise en ervaring
Het St. Antonius Ziekenhuis heeft als voordeel dat alle ziekenhuisfaciliteiten aanwezig zijn. Zo kunnen andere medisch specialisten, zoals een cardioloog, internist of longarts, extra zorg verlenen mocht dat nodig zijn.
Ditzelfde geldt voor het zeldzame geval dat het nodig is opgenomen te worden op een afdeling met extra bewaking, zoals een intensive care. Op deze manier garanderen we u zorg van de hoogste kwaliteit. In zelfstandige behandelcentra kunnen mensen met een minder goede gezondheid niet altijd geopereerd worden. Bij ons is dat door alle voorzieningen wel mogelijk.
Benadering heup tijdens de operatie
De afgelopen jaren is er, ook onder patiënten, steeds meer aandacht voor de wijze waarop de heupprothese wordt geplaatst. Het gaat hierbij om hoe de orthopeed toegang krijgt tot het heupgewricht. Er zijn drie manieren om toegang te krijgen tot het heupgewricht: via de voorzijde, via de zijkant en via de achterzijde. Er is geen wetenschappelijk bewijs dat de ene benadering beter is dan de andere; elke benadering heeft zijn eigen voor- en nadelen.
Via de voorzijde
Via een snee aan de voorzijde van de heup maakt de orthopeed een toegangsweg naar het heupgewricht tussen twee spieren van het bovenbeen door, zonder dat deze beschadigd hoeven te worden.
Via de zijkant (de laterale benadering)
Via een snee aan de zijkant van de heup wordt een peesblad ingesneden en moet een andere spier bij de aanhechting op het bovenbeen deels worden losgemaakt.
Via de achterzijde
De achterste benadering is de benadering die door de orthopeden in het St. Antonius al vele jaren wordt gebruikt, omdat er een snel herstel na de operatie mogelijk is.
De snee (die afhankelijk van uw postuur, ongeveer 10 tot 15 centimeter wordt) wordt schuin over de zijkant van uw bil gemaakt. De huid in dit gebied geneest over het algemeen fraai en het litteken valt achter de stof van de onderbroek. De spiervezels worden hierbij in hun natuurlijke looprichting gekliefd, waardoor nagenoeg geen schade ontstaat aan de spier.
Als het kapsel van het heupgewricht is geopend, heeft de orthopeed bij deze benadering goed zicht op de heupkom, de heupkop en het bot van het bovenbeen. Dit maakt het niet alleen makkelijker voor uw orthopeed om de prothese op de beste manier te plaatsen, maar ook veiliger. Ook wordt de kans op complicaties, zoals een breuk in het bovenbeen bij het inbrengen van de steel van de heupprothese, zo klein mogelijk gehouden.
Mocht er in de toekomst opnieuw aan uw heup geopereerd moeten worden kan dat via dezelfde benadering.
Meer informatie
Patiëntervaringsverhalen
- Carel Croonenberg: 'Ik ben van de pijn af'
- Ans van Weely: 'De eerste bergwandeling staat weer in de agenda'
Websites
- Lees uitgebreide informatie over heupprothesen op de website van de Nederlandse Orthopaedische Vereniging
- Op de website van Zorg voor Beweging vindt u alle informatie over heupprotheses in een oogopslag.
