Poly Cysteus Ovarium Syndroom (PCOS)
Contact
PCOS staat voor Poly Cysteus Ovarium Syndroom. Letterlijk betekent dit dat er meerdere (poly) vochtblaasjes (cysten) in de eierstok (het ovarium) aanwezig zijn.
Hoe PCOS ontstaat, is niet bekend. Waarschijnlijk is er niet één oorzaak en zijn meerdere hormonen betrokken bij PCOS.
Op deze pagina snel naar
Meer over PCOS
PCOS komt voor bij 5 tot 10 procent van alle vrouwen. In sommige families komt PCOS vaker voor. Ook overgewicht speelt een rol. Vrouwen die aanleg hebben voor PCOS krijgen PCOS als ze dikker worden. Omdat overgewicht tegenwoordig vaker voorkomt, komt PCOS ook vaker voor.
Lees meer
Er bestaat vaak een verhoogde LH-waarde (luteïniserend hormoon, het hormoon dat de eisprong opwekt). Daarbij kunnen de waarden van één of meer van de volgende hormonen verstoord zijn:
- Testosteron: de hoeveelheid testosteron in het bloed kan verhoogd zijn.
- Insuline: soms is de hoeveelheid insuline (het hormoon dat de waarden van de bloedsuikers regelt) te hoog.
- FSH: daarbij kan de hoeveelheid van FSH (follikel stimulerend hormoon, het hormoon dat de rijping van de eiblaasjes stimuleert) juist te laag zijn.
Hierdoor is de rijping van de eiblaasjes verstoord. Dat leidt tot meerdere, met vocht gevulde blaasjes in de eierstok. Dit kan meestal met behulp van inwendige echoscopie zichtbaar worden gemaakt.
Door de stoornis in de rijping van de eiblaasjes blijft de eisprong vaak uit en ontstaat er onregelmatigheid in de menstruatiecyclus. Bij de normale menstruatiecyclus zijn er 13 tot 14 menstruaties per jaar, bij PCOS zijn dit er minder dan 8 per jaar.
Het kan zijn dat:
- De periode tussen de menstruaties langer wordt dan 5 tot 6 weken (oligo-menorroe).
- De menstruatie gedurende een halfjaar of langer wegblijft (amenorroe).
Er kan sprake zijn van PCOS als u minstens 2 van de volgende 3 kenmerken heeft:
- Er zijn minder dan 8 menstruaties per jaar (oligomenorroe), of de menstruatie blijft geheel uit (amenorroe).
- U heeft een verhoogde waarde van testosteron en/of verschijnselen die passen bij een verhoogde waarde van testosteron, zoals acné, overbeharing volgens een mannelijk patroon of haaruitval.
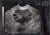
- Bij inwendige echoscopie worden meer dan 19 (poly)cysteuse blaasjes in één of beide eierstokken gezien (zie afbeeldingen 1A en 1B).
Figuur 1A: echoscopische afbeelding van een normale eierstok.

Figuur 1B: echoscopische afbeelding van een eierstok zoals bij PCOS kan passen. Meerdere (19 of meer) eiblaasjes zijn zichtbaar aan het oppervlak van de eierstok.
Onderzoeken
Om PCOS vast te stellen is meestal bloedonderzoek en echoscopisch onderzoek nodig.
Bloedonderzoek
Bij het bloedonderzoek kijken we naar de waarden van FSH, LH, AMH, testosteron, oestrogeen, progesteron en prolactine. Bij afwijkingen in deze waarden vindt eventueel verder onderzoek plaats, onder andere naar de waarden van de bloedsuikers (glucose) en eventueel naar insuline en cholesterol.
Echoscopie
In de normale situatie zien we tot halverwege de cyclus met een inwendige echoscopie in elke eierstok 3 tot 8 eiblaasjes.Bij PCOS zijn er vaak (niet altijd) meer dan 19 eiblaasjes per eierstok te zien.
Behandelingen
Er zijn verschillende behandelmethodes op basis van uw symptomen en wensen.
Lees meer
Overgewicht
Als u overgewicht heeft, bestaat er een risico voor uw algehele gezondheid en is afvallen de behandeling van eerste keus.
Langdurig uitblijven menstruatie
Bij het langdurig uitblijven van de menstruatie kan het verstandig zijn minstens vier keer per jaar een bloeding op te wekken om het slijmvlies van de baarmoeder af te stoten. Dit om de kans op baarmoederslijmvlieskanker te verminderen. Meestal kan dit met behulp van de pil. U kunt dit met de arts bespreken.
Acné of overbeharing
Acné en overbeharing hoeven niet altijd behandeld te worden. Dat hangt af van de ernst van de verschijnselen.
Behandelmethodes bij verminderde vruchtbaarheid
Wilt u zwanger worden, dan zijn verschillende behandelingen mogelijk, zoals:
- Afvallen
- Letrozole of Clomifeencitraat (tabletten)
- Gonadotrofine-injecties
- Laparoscopische elektrocoagulatie van de eierstokken (LEO)
Deze behandelingen zijn erop gericht om elke maand een eisprong te krijgen. Het opwekken van de eisprong met tabletten of injecties wordt ovulatie-inductie genoemd.
Afvallen
Bij vrouwen met overgewicht is afvallen erg belangrijk. Vaak herstelt de cyclus zich dan en treden spontaan eisprongen op, waardoor een behandeling met hormonen u bespaard blijft.
Als u behandeld wordt met tabletten of injecties, verhoogt afvallen de kans op zwangerschap sterk.
Vraag om steun als afvallen u zelf niet lukt. Eventueel kunt u, via de huisarts of gynaecoloog, een verwijzing voor een diëtiste krijgen. Naast gezonde voeding is ook voldoende lichaamsbeweging heel belangrijk.
Letrozole of Clomifeencitraat
Als eerste medische behandeling wordt Letrozole geadviseerd. Na een (spontane of door medicijnen opgewekte) menstruatie neemt u een of meerdere tabletten, van de 3e t/m de 7e of van de 5e t/m de 9e dag van de cyclus. De eisprong treedt op tussen ongeveer de 13e en 21e cyclusdag. De gehele cyclus duurt dan niet langer dan 35 dagen.
Er zijn verschillende methoden om te meten of u een eisprong heeft:
- Ovulatietesten, waarbij de hoeveelheid LH in de urine wordt gemeten. Dit hormoon wordt 24 tot 48 uur vóór de eisprong aangemaakt.
- Inwendige echoscopie.
- Bloedonderzoek naar de waarde van het progesteron, rond de 21e dag in de cyclus.
Meting van de LH-hoeveel in de urine is niet altijd betrouwbaar, omdat vrouwen met PCOS een verhoogde LH-waarde hebben.
Kans op zwangerschap
Bij behandeling met Letrozole krijgt ongeveer 80 procent van de vrouwen een eisprong. Ruim de helft van deze vrouwen wordt zwanger. Een andere behandeling kan worden overwogen als:
- de eisprong niet op te wekken is;
- na 6 met Letrozole opgewekte eisprongen geen zwangerschap is ontstaan.
Bijwerkingen Letrozole
Letrozole geeft in het algemeen weinig bijwerkingen. Soms kan het stemmingsveranderingen geven: u kunt zich emotioneel voelen, sneller boos worden of soms depressief zijn. Een enkele vrouw beschrijft opvliegers en/of nachtzweten als bijwerking. Mocht u merken dat u last heeft van bijwerkingen, bespreek dit dan met uw arts.
De kans op een meerlingzwangerschap is bij Letrozole licht verhoogd. Als behandeling met Letrozole geen eisprong geeft, kan het zijn dat de eierstokken ongevoelig zijn voor Letrozole, de zogeheten Letrozole-resistentie. Dan kunnen behandelingen met gonadotrofine-injecties of elektrocoagulatie van de eierstokken mogelijk wel een eisprong geven.
Gonadotrofine-injecties (Gonal F)
Bij deze behandeling krijgt u een aantal dagen lang injecties met follikel stimulerend hormoon (FSH). U en/of uw partner kunnen zelf leren prikken. Het gaat om injecties vlak onder de huid.
U start met de injecties op de derde dag van de cyclus. De cyclus wordt gevolgd met echoscopische controles; u moet dus rekening houden met meerdere afspraken. Als bij echoscopie blijkt dat het nodig is, past de arts de dosering aan.
Als 1 tot 2 eiblaasjes voldoende rijp zijn, krijgt u een injectie met Humaan Choriongonadotrofine (HCG) om de eisprong in gang te zetten. Ook deze injectie is onderhuids. De eisprong vindt ongeveer 36 tot 40 uur na deze injectie plaats.
De vrijgekomen eicel is 12 tot 24 uur bevruchtbaar. Zaadcellen zijn ongeveer 48 tot 72 uur levensvatbaar. De kans op bevruchting is het grootst als u op de dag van HCG-injectie seks heeft en 2 dagen erna.
Kans op zwangerschap
Bij behandeling met Gonadotrofine krijgt ongeveer 90 procent van de vrouwen een eisprong. Ongeveer de helft van hen raakt zwanger.
Bijwerkingen Gonadotrofine
Bij de behandeling met Gonadotrofine bestaat er een grote kans dat meerdere eiblaasjes tegelijk rijpen, zodat de kans op een meerling groter is.
Er is ook een grotere kans op overstimulatie. Worden bij echoscopie meer dan twee eiblaasjes gezien die groter zijn dan 15 mm, dan wordt de behandeling afgebroken. U mag dan geen onbeschermde seks hebben.
Laparoscopische elektrocoagulatie van de eierstokken (LEO)
Deze behandeling vindt plaats via een kijkoperatie onder narcose. In de eierstokken worden een aantal oppervlakkige kleine gaatjes gebrand. Hierdoor verandert de aanmaak van de hormonen in de eierstok en kan de eisprong optreden.
Bijwerkingen LEO
Door de operatie kunnen verklevingen rond de eierstokken ontstaan. Hierdoor kan de eicel soms niet in de eileider terechtkomen. Een operatie brengt ook risico's met zich mee, zoals een infectie, bloeding, allergische reactie of onverhoopt een gaatje prikken in een darm.
Alternatieve behandelingsmethoden
Als na behandeling met medicijnen geen zwangerschap is ontstaan, kan overwogen worden over te gaan op IUI (intra uteriene inseminatie) in een gestimuleerde cyclus of op IVF (reageerbuisbevruchting). Vrouwen met PCOS hebben een grotere kans op overstimulatie bij IVF.
Behandelmethodes voor overige symptomen
Overbeharing
Lichaamsbeharing is sterk afhankelijk van de afkomst. Bij vrouwen met PCOS heeft de overbeharing een mannelijk patroon, bijvoorbeeld in het gezicht, op de onderarmen of in een lijn vanaf het schaamhaar omhoog naar de navel. U beslist zelf of u overbeharing wilt laten behandelen.
Overbeharing is vooral afhankelijk van de gevoeligheid van de haarfollikel voor testosteron. Het kan dus ook optreden als de waarde van testosteron normaal is. Hierdoor lukt het niet altijd overbeharing goed te behandelen. Overbeharing kan met hormonen (anti-androgenen) of cosmetisch (tijdelijk) behandeld worden.
Behandeling met tabletten
Meestal wordt cyproteronacetaat gebruikt. Cyproteronactetaat zit onder andere in de Diane-35® pil. U mag pas duidelijk resultaat verwachten na een behandeling van minimaal zes maanden. Gebruikt u cyproteronacetaat, dan mag u niet zwanger worden. Dit middel geeft een kans op aangeboren afwijkingen.
Cosmetische behandeling
Cosmetische behandeling kan bestaan uit epileren, scheren of harsen, elektro-epilatie of laser-epilatie. Bespreek de mogelijkheden met de arts en eventueel met een schoonheidsspecialiste of huidtherapeut.
Laser-epilatie is de nieuwste en de meest effectieve behandeling. Er kunnen echter alleenmaar kleine oppervlakken worden behandeld. Vaak is alleen behandeling in het gezicht mogelijk. Bij een donkere huidskleur kan laserepilatie niet worden uitgevoerd. Laserbehandeling wordt (nog) niet of slechts gedeeltelijk vergoed.
Acné
Acné op volwassen leeftijd wordt vaker gezien bij vrouwen met PCOS. Acné kan duidelijk verminderen met het gebruik van de Diane-35® of een andere pil. Geeft dit onvoldoende resultaat, dan kunt u eventueel naar een dermatoloog verwezen worden.
Miskraam
Vrouwen die zwanger worden na een behandeling voor PCOS hebben een iets grotere kans op een miskraam. Dit kan niet beïnvloed worden.
Expertise en ervaring
Expertise & ervaring specialisme Gynaecologie
Specialistisch team
De gynaecologen van het St. Antonius Ziekenhuis hebben ieder hun eigen aandachtsgebied en werken met gespecialiseerde verpleegkundigen, fertiliteitsartsen, oncologieverpleegkundigen en verloskundigen. Zij werken nauw samen met andere specialisten in het ziekenhuis om u de zorg te bieden die u nodig heeft. Ook werken ze met de nieuwste behandelmethoden en volgen zij de recente ontwikkelingen op hun vakgebied.
Aandachtsgebieden
Het specialisme Gynaecologie van het St. Antonius Ziekenhuis heeft bijzondere expertise op het gebied van bekkenbodemaandoeningen, vruchtbaarheid, geboortezorg, gynaecologische kanker, seksuologie en algemene gynaecologische aandoeningen (waaronder afwijkende uitstrijkjes, vulva-aandoeningen, menstruatieklachten, endometriose, menopauze en anticonceptie).
Persoonlijk en betrokken
Wij vinden het belangrijk dat u zich op uw gemak voelt. Daarom proberen we uw afspraken zoveel mogelijk bij een vaste behandelaar in te plannen. Een behandelplan stellen wij graag samen met u op maat samen.
Gevolgen PCOS op de lange termijn
Vrouwen met PCOS hebben een verhoogde kans om op latere leeftijd gezondheidsproblemen te krijgen.
Lees meer over Gevolgen voor de algemene gezondheid
Meestal treden deze problemen pas rond of na de overgang op. Het gaat daarbij om diabetes mellitus type II (suikerziekte), hart- en vaatziekten, hoge bloeddruk en op jonge leeftijd al een verhoogde kans op kanker van het baarmoederslijmvlies (endometriumcarcinoom).
Veel van deze problemen hangen samen met overgewicht en een verminderde gevoeligheid voor insuline. Vroegtijdige vaststelling en behandeling van deze problemen kunnen de gevolgen op lange termijn verminderen.
Diabetes mellitus (type II)
Ongeveer 60 procent van de vrouwen met PCOS heeft overgewicht. Overgewicht gaat vaak samen met een verminderde gevoeligheid voor insuline. Om de waarde van de glucose op een normaal niveau te houden, maakt het lichaam meer insuline aan. Als de waarden van de glucose te hoog blijven, raakt de suikerstofwisseling gestoord en ontstaat er uiteindelijk suikerziekte (diabetes mellitus type II).
Hoge bloeddruk, verhoogd cholesterolgehalte en hart- en vaatziekten
Overgewicht, een hoge waarde van testosteron en suikerziekte geven een verhoogde kans op een hoge bloeddruk, een verhoogd cholesterolgehalte en hart- en vaatziekten. Behandeling van deze problemen door middel van afvallen, een dieet, meer beweging en, zo nodig, medicijnen verlaagt de kans op schade voor uw lichaam. Uw arts kan u hierbij helpen.
Invloed op leven
PCOS kan een belangrijke invloed op uw leven hebben.
Onzekerheid of het zal lukken zwanger te worden, de opgave om af te vallen, de vele ziekenhuisbezoeken tijdens de behandeling, eventueel de noodzaak om hormonen te gebruiken en de vaak herhaalde teleurstelling dat een behandeling niet gelukt is, het kan emotioneel zwaar zijn. Als u er behoefte aan heeft kunt u uw gevoelens met uw partner, goede vrienden, familie en eventueel op uw werk bespreken.
Ook overbeharing, acné en overgewicht kunnen moeilijk te verdragen zijn. Vaak lukt het niet deze problemen naar volle tevredenheid te behandelen en dat kan uw sociale leven beïnvloeden. Ondersteuning door een arts, psycholoog, diëtiste en/of schoonheidspecialist en ook contact met lotgenoten kan helpen.
Vergoeding verzekeraar
Overleg met uw zorgverzekeraar of de voorgestelde behandeling vergoed wordt. Dit verschilt per verzekering en per verzekeraar.
Digitale Poli
Het St. Antonius Vruchtbaarheidscentrum biedt, naast de gebruikelijke zorg, ook een Digitale Poli op de website: https://www.digitalepoli.nl/.
Deze Digitale Poli is een besloten, online ontmoetingsplek voor patiënten, partners en zorgverleners van het St. Antonius Vruchtbaarheidscentrum. Hiermee willen we de zorg nog beter afstemmen op uw wensen en de communicatie tussen u en het behandelteam verder verbeteren. We nodigen u daarom van harte uit om u aan te melden.
Meer informatie
Poli Gynaecologie
- Heeft u na het lezen van deze informatie nog vragen, neem dan gerust contact op met de poli Gynaecologie.
Websites
Meer informatie kunt u ook krijgen op onderstaande websites:
Onze gynaecoloog Jur Oosterhuis vertelde in EO crux over PCOS op zaterdag 24 september 2022. Kijk hier de aflevering terug.
