Blindedarmontsteking bij kinderen (behandeling)
Als de diagnose blindedarmontsteking is gesteld, is een operatie (het verwijderen van de ontstoken blindedarm) vaak de beste behandeling om te voorkomen dat doorbraak van de blindedarm en buikvliesontsteking ontstaan. Bij de operatie wordt de blindedarm opgezocht, vrijgemaakt en verwijderd.
Op deze pagina snel naar
Meer over blindedarmontsteking
Blindedarmontsteking (appendicitis) is een ontsteking van de blindedarm die meestal pijnklachten geeft rechtsonder in de buik. Maar omdat de blindedarm soms lang en beweeglijk is, kan de pijn ook op een andere plek zitten. Van een acute blindedarmontsteking wordt gesproken als de ontsteking plotseling ontstaat. Waarom een blindedarm ontstoken kan raken is niet duidelijk.
Symptomen
Blindedarmontsteking geeft vaak, maar niet altijd de volgende klachten:
- Pijnklachten die meestal geleidelijk beginnen op, rond of boven de navel en die zich uiteindelijk verplaatsen naar de rechteronderbuik
- Misselijkheid en braken
- Koorts
- Het aanraken van de buik en het daarna loslaten is pijnlijk, vooral rechtsonder
- Hoesten en lachen doet soms pijn
- Vaak wordt ook vervoerspijn aangegeven, bijvoorbeeld wanneer met de auto over een hobbel wordt gereden
- Soms kan de ontsteking zeer heftig verlopen en dan aanleiding geven tot buikvliesontsteking. In dat geval zit de pijn in de hele buik
Voorbereiding
Lichamelijk onderzoek
Buikklachten kunnen heel veel oorzaken hebben. Daarom is goed onderzoek belangrijk. De specialist zal een intakegesprek met u en uw kind voeren om te bespreken welke klachten zich voordoen. Om de juiste diagnose te stellen moeten we weten hoe de (pijn)klachten zijn ontstaan, wat de voorgeschiedenis van uw kind is en zijn bezigheden van de laatste tijd. Zo gaan we na of de klachten misschien andere oorzaken kunnen hebben zoals darminfectie, voedselvergiftiging of eierstokontsteking. Daarna zal de arts een lichamelijk onderzoek doen, de bevindingen met u en uw kind bespreken en een indruk geven van de mogelijke behandelingen.
Dit bestaat uit:
- beluisteren van de darmbewegingen
- inspecteren van de buikbeweging
- voorzichtig met de hand de buik bevoelen en bekloppen (palpatie)
- meten van de lichaamstemperatuur
Bloedafname
Bij een blindedarmontsteking zal ook bloed worden afgenomen om te kijken naar de ontstekingswaarden in het bloed, dit onderzoek vindt plaats in het laboratorium. Ook zal gekeken worden of de lever en de nieren goed functioneren. Indien nodig zal er ook urine worden afgenomen om te kijken of er (ook) een blaasontsteking aanwezig is.
Echografisch onderzoek
Soms wordt ook een echografisch onderzoek aangevraagd. Met geluidsgolven kan echografisch onderzoek worden verricht om de blindedarm zichtbaar te maken en om de gynaecologische organen zichtbaar te maken en te beoordelen.
Röntgenonderzoek
Soms is het nodig om een aanvullende röntgenfoto te maken van de buik en inwendige organen. Ook kan een CT-scan van de buik gemaakt worden waarop een ontstoken blindedarm vaak goed zichtbaar wordt.
Kijkoperatie
Bij twijfel over de diagnose kan de arts besluiten om vóór de eventuele operatie de buikholte te onderzoeken via een kijkoperatie. Dit gebeurt onder algehele verdoving (narcose).
Opname
Is een blindedarmontsteking vastgesteld en besloten om deze te verwijderen middels een operatie, dan wordt uw kind opgenomen op de Kinder- en Jeugdafdeling. Op onze webpagina Meerdaagse opname op de Kinder- en Jeugdafdeling leest u hoe u zich op een opname in het ziekenhuis voorbereidt en krijgt u informatie over de gang van zaken in ons ziekenhuis.
Overgevoeligheid/allergie
Geef het altijd aan ons door als uw kind overgevoelig of allergisch is voor bepaalde medicijnen of andere stoffen, bijvoorbeeld voor jodium of pleisters.
Eten en drinken (nuchter zijn)
De operatie gebeurt onder algehele narcose. Uw kind moet daarom voor de operatie nuchter zijn. Dat wil zeggen: hij of zij mag een aantal uren voor de operatie niet meer eten of drinken.
Behandeling
Advies en instructies voor uw behandeling:
- Verwijdering met kijkoperatie
- Verwijdering met klassieke operatie
- Observatie en laten afkoelen
Lees meer over het proces tijdens uw behandeling
Verwijdering met kijkoperatie
Als het technisch mogelijk is kan de ontstoken blindedarm meteen worden verwijderd tijdens de diagnostische laparoscopie. Naast het sneetje onder de navel (ingang voor de kijkbuis die is aangesloten op videocamera) worden nog 2 kleine hulpsneetjes gemaakt. De buik wordt opgeblazen met lucht, zodat de arts meer ruimte heeft om de buik goed te bekijken. Na de operatie kun je hierdoor wat last hebben van je rug/schouder, maar dit kan geen kwaad. De ontstoken blindedarm wordt daarna voor weefselonderzoek opgestuurd naar het weefsellaboratorium (PA-lab). In zeer zeldzame gevallen kan zich een gezwel in de blindedarm bevinden.
Verwijdering met klassieke operatie
Als de blindedarm verwijderd wordt met een klassieke operatie, zal de chirurg een kleine snee rechts in de onderbuik maken. Bij twijfel kan ook een lengtesnee midden in de onderbuik worden gebruikt. Daarbij kan een eventueel andere oorzaak van de pijnklachten worden opgespoord en behandeld. Welke methode wordt gekozen is afhankelijk van veel factoren, onder andere van de ernst van de ontsteking.
Observatie
Soms zijn rondom de ontstoken blindedarm al verklevingen van buikvet en darmen ontstaan, ook wel 'appendiculair infiltraat' genoemd. Dit is een natuurlijke afweerreactie van het lichaam en ontstaat vaak na enkele dagen van ontsteking/ziek zijn. In dit geval moeten de ontsteking en het infiltraat eerst tot rust komen. Dit vereist enige weken bedrust, eventueel antibiotica en geleidelijk herstel gedurende 6 tot 8 weken.
Het geleidelijk tot rust komen en herstel van de blindedarm en het infiltraat kan worden gevolgd door op bepaalde tijdstippen de bloedwaarde te bepalen. Ook wordt regelmatig de buik onderzocht. Het is meestal niet ook nog nodig om de blindedarm operatief te verwijderen aangezien deze meestal vanzelf wordt ‘verteerd en opgelost’ binnen het infiltraat.
Nazorg
Advies en instructies voor uw nazorg.
Lees meer over de nazorg bij uw behandeling
Op de afdeling
Infuus
Na de operatie heeft uw kind een infuus voor vocht en medicijnen.
Voeding
De darmbewegingen komen langzaam weer op gang en de voeding wordt geleidelijk uitgebreid.
Hechtingen
De wondjes (of wond) zijn meestal met oplosbare hechtingen gesloten, als dat niet zo is dan moeten de hechtingen na ongeveer 1 week worden verwijderd. Bij een acute ontsteking met veel vocht of pus in de buik laten we de huidwond soms open. De wondgenezing duurt dan in het algemeen iets langer. U spoelt de wond onder de douche uit (niet met zeep wassen).
Naar huis
- Als alles goed verloopt, kan uw kind soms dezelfde dag nog, weer naar huis. Bij een acute ontsteking, waarbij de darm geperforeerd is en er vocht of pus in de buik zit duurt de opname soms een paar dagen. Uw kind wordt dan ook met antibiotica behandeld. De wondgenezing duurt dan over het algemeen wat langer.
- Eventuele leefregels, advies over medicijngebruik en het verzorgen van de wond worden met u en uw kind besproken bij ontslag uit het ziekenhuis.
- Uw kind krijgt een afspraak mee naar huis voor op de polikliniek bij de chirurg.
Leefregels voor thuis
Het herstel thuis duurt nog een paar dagen tot enkele weken. Dit hangt af van hoe ernstig de ontsteking is geweest.
- Uw kind kan gewoon douchen. Gebruik daarbij geen zeep.
- Heeft uw kind een open wond? Spoel deze dan uit met water onder de douche. Gebruik daarbij geen zeep.
- Uw kind mag in ieder geval niet baden of zwemmen totdat hij of zij op de polikliniek is geweest.
- Zijn de operatiewondjes gesloten, maar lekt er wat vocht uit? Vervang de pleisters dan zo vaak als nodig is (maar tenminste 1x per dag).
Klachten en complicaties
Er bestaat een kleine kans dat uw kind na de operatie klachten heeft. Meestal
gaat het om geringe klachten die vanzelf weer overgaan. In een enkel geval moet u
contact opnemen met uw (huis)arts. De klachten die het meest voorkomen zijn:
- wat roodheid en zwelling rond de operatiewond;
- lichte pijnklachten rond de operatiewond;
- een kleine stijging van de lichaamstemperatuur.
Deze problemen zijn meestal onschuldig en gaan vanzelf weer over.
Complicaties
Het ontstaan van complicaties na de operatie hangt vaak af van de ernst van de ontsteking. Algemene complicaties zoals wondinfectie en nabloeding zijn altijd mogelijk. Daarnaast kunnen de volgende complicaties optreden na de operatie:
- Soms is er een vertraagde genezing en vertraagd herstel van de darmbewegingen.
- Er kan een ernstige ontsteking en buikvocht ontstaan. In dit geval worden antibiotica toegediend.
- Er kunnen wondabcessen ontstaan. In dit geval wordt de huidwond weer geopend, zodat goede afvloed van de pus mogelijk is. Het herstel duurt dan meestal langer.
- Soms ontstaat na de operatie van de blindedarmontsteking een abces in de buik. Een enkele keer moet dit chirurgisch worden behandeld of kan het onder röntgencontrole worden aangeprikt.
- Enige weken na ontslag kan kortdurend een krampende pijn worden gevoeld. Dit wordt soms veroorzaakt door verklevingen in de buik, waardoor de darmbewegingen kunnen toenemen. Als dit hevige pijn geeft, dient u direct de (huis)arts te waarschuwen.
- Als de blindedarm erg ontstoken is, kan de huid van de operatiewond worden opengelaten om zo na de operatie een wondabces te voorkomen. Soms wordt ook een tijdelijke drai (buisje) achtergelaten om het overtollige wondvocht af te laten vloeien. De open wond geneest meestal binnen 2 à 3 weken en laat een littekenstreep achter.
Neem contact op met uw (huis)arts als uw kind een of meer van de volgende klachten krijgt:
- aanhoudende, toenemende pijn;
- een vieze (pus) of niet goed genezende wond;
- koorts (een lichaamstemperatuur van
meer dan 38,5 °C).
Contact opnemen
Heeft u na ontslag dringende vragen? Neem dan gerust contact met ons op.
Tot 24 uur na ontslag
- Tijdens kantooruren met de poli Chirurgie, T 088 320 19 00.
- Buiten kantooruren met de Spoedeisende Hulp, T 088 320 33 00.
Na 24 uur na ontslag
- Tijdens kantooruren met de poli Chirurgie, T 088 320 19 00.
- Buiten kantooruren met de huisartsenpost in uw regio.
Expertise en ervaring
De chirurgen van het St. Antonius voeren jaarlijks ruim 500 blindedarmoperaties uit door middel van een kijkoperatie. Daarnaast passen we deze techniek zo'n 1.000 keer per jaar toe bij andere operaties in de buik. Onze chirurgen behoren daarmee in ons land tot de meest ervaren specialisten op dit gebied. Dezer ervaring zien we terug in het geringe aantal complicaties: deze komen bij ons erg weinig voor.
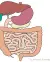
Blindedarm
De blindedarm (appendix) is een aanhangsel dat zich bevindt tussen de dunne darm en de dikke darm, dat wil zeggen, vanuit u zelf bekeken, rechtsonder in de buik. De blindedarm is 2-20 cm lang, zo dik als een potlood en hol van binnen.
Op het plaatje ziet u onder andere de dikkedarm, de dunnedarm en de blindedarm (linksonder).
Lees meer over blindedarm
Veilige zorg in het ziekenhuis
In het St. Antonius Ziekenhuis staat veiligheid voorop. Onze medewerkers doen er alles aan om uw bezoek aan het ziekenhuis zo goed mogelijk te laten verlopen. Help ons a.u.b. om goed voor u te zorgen door ons te vertellen:
Lees meer over veilige zorg in het ziekenhuis
- Welke medicijnen u gebruikt.
- Of u allergieën heeft.
- Of u (mogelijk) zwanger bent.
- Als u iets niet begrijpt.
- Wat u belangrijk vindt.
- Als u iets ziet wat niet schoon is.
Bereid uw gesprek met uw zorgverlener goed voor. Voor tips: Begin een goed gesprek
Op de website van de Nederlandse Patiëntenfederatie leest u meer over hoe u zelf kunt bijdragen aan veilige zorg.
