Redo-operatie na een gastric sleeve
Contact
Een gastric sleeve is een operatie die wordt gedaan bij ernstig overgewicht. Soms is daarna een extra operatie nodig. Dit heet een redo-operatie. Deze operatie kan nodig zijn als er opnieuw gewichtstoename optreedt, als klachten blijven bestaan of als er veranderingen in de maag zijn ontstaan.
In het St. Antonius Ziekenhuis worden verschillende redo-operaties na een gastric sleeve uitgevoerd. Het gaat om de volgende behandelingen:
- Re-sleeve met een Minimizer Ring
- Redo gastric bypass na sleeve
- SADI-operatie
Op deze pagina snel naar
Voorbereiding
U krijgt een oproep voor onderzoeken in het St. Antonius Ziekenhuis. Tijdens deze periode heeft u gesprekken met verschillende zorgverleners:
- u heeft een gesprek met de bariatrisch verpleegkundige en/of de chirurg. Zij bespreken uw gezondheid (medische voorgeschiedenis) en of een operatie mogelijk is;
- u heeft een gesprek met de diëtist. Voor dit gesprek vult u vooraf een eetdagboek in;
- u heeft een gesprek met de psycholoog. Dit gesprek gaat over een vragenlijst die u vooraf invult;
- u heeft een gesprek met de internist. Hierbij wordt ook bloedonderzoek gedaan;
- soms zijn extra onderzoeken nodig, zoals een scan of een kijkonderzoek (endoscopie).
Als alle gesprekken en onderzoeken klaar zijn, bespreekt het behandelteam uw situatie. Daarna krijgt u een afspraak bij de chirurg en de bariatrisch verpleegkundige. Zij bespreken de uitkomst met u. Komt u in aanmerking voor een nieuwe operatie en wilt u deze operatie zelf ook? Dan wordt u op de wachtlijst geplaatst.
Voorlichtingsbijeenkomst
Naast bovenstaande afspraken, krijgt u ook een uitnodiging voor een voorlichtingsbijeenkomst. Deze bijeenkomst is verplicht voordat u wordt geopereerd. Tijdens de bijeenkomst vertelt de arts over de medische kant van de operatie. De bariatrisch verpleegkundige geeft uitleg over de zorg rondom de operatie en wat u kunt verwachten. U kunt tijdens de bijeenkomst vragen stellen.
Naar de anesthesist en apotheker
Als u op de wachtlijst staat, krijgt u een gesprek met de anesthesist. De anesthesist is de arts die u tijdens de operatie in slaap brengt. Hij of zij legt uit hoe de verdoving verloopt en wat u kunt verwachten. U krijgt ook een gesprek met de apotheker. Vertel hem of haar welke medicijnen u gebruikt.
Slaapapneu
Heeft u slaapapneu? Laat dit dan aan ons weten. Gebruikt u hiervoor hulpmiddelen, zoals een MRA-beugel of een CPAP-apparaat? Neem deze dan mee op de dag van opname.
Wanneer operatie
U krijgt ongeveer twee weken van tevoren bericht over de datum van uw operatie. Twee werkdagen vóór de operatie bellen wij u. U hoort dan hoe laat en waar u zich moet melden. Zorg ervoor dat wij het juiste telefoonnummer van u hebben.
Voorbereiding op uw opname
Een goede voorbereiding is voor u en voor ons belangrijk. Op onze webpagina Opname in het ziekenhuis (bij operatie) leest u hoe u zich op uw opname voorbereidt en krijgt u informatie over de gang van zaken in ons ziekenhuis.
Kleding
- Draag makkelijk zittende kleding, die u makkelijk kunt aan- en uittrekken.
- Neem voldoende (nacht)kleding, ondergoed en een paar warme sokken mee.
- Neem stevige schoenen of pantoffels mee (om te voorkomen dat u valt).
Meenemen naar het ziekenhuis
Neem het volgende mee naar het ziekenhuis:
- pyjama, badjas, ondergoed en slippers;
- toiletspullen;
- uw medicijnen;
- een leesboek of puzzelboek;
- een glucosemeter als u diabetes heeft;
- een CPAP-apparaat of MRA-beugel als u deze gebruikt;
- uw pinpas voor de eerste betaling van de maagbeschermer en calcium/vitamine D.
Diabetes
Voor de opname is het belangrijk dat u uw bloedsuiker meet en opschrijft in een dagcurve. Neem deze gegevens mee naar het ziekenhuis. Zo kan de arts het beleid ten aanzien van uw medicatie afstemmen.
Maak ook een afspraak met uw eigen behandelaar om uw insuline en medicijnen te bespreken. Plan deze afspraak in de eerste week na uw ontslag uit het ziekenhuis. Na de operatie kan uw bloedsuiker namelijk snel veranderen.
Eten en drinken (nuchter zijn)
Het is noodzakelijk dat u voor de operatie een bepaalde periode niet eet of drinkt (‘nuchter’ blijft). Dit geldt als u narcose, een ruggenprik of een zenuwblokkade krijgt. Als u niet nuchter bent tijdens de ingreep, is de kans groter dat er tijdens de ingreep eten en drinken uit uw maag in uw longen terechtkomt. Dit kan leiden tot een ernstige longontsteking. Het is dus belangrijk dat u zich aan onderstaande voorschriften houdt. Als u niet nuchter bent, zullen wij er voor uw veiligheid voor kiezen om de operatie niet door te laten gaan.
Houd u aan de onderstaande voorschriften:
- Tot 6 uren voordat u in het ziekenhuis moet zijn, mag u 1 of 2 beschuitjes met jam eten.
Dit betekent dat als u zich bijvoorbeeld om 08.00 uur ’s morgens in het ziekenhuis moet melden, u vanaf 02.00 uur ’s nachts niets meer mag eten. Moet u zich bijvoorbeeld om 14.00 uur ’s middags melden, dan mag u vanaf 08.00 uur ’s morgens niets meer eten.
- Tot 2 uren voordat u in het ziekenhuis moet zijn, mag u heldere vloeistoffen drinken. Dit zijn: water, appelsap en thee ZONDER melk. Koffie zonder melk is ook toegestaan.
Dit betekent dat als u zich bijvoorbeeld om 08.00 uur ’s morgens in het ziekenhuis moet melden, u vanaf 06.00 uur ’s morgens niets meer mag drinken. De afgesproken medicatie mag u wel met een slokje water innemen op de dag van de operatie.
Als u al bent opgenomen in het ziekenhuis en de volgende dag wordt geopereerd, dan zullen de zorgverleners op de afdeling u laten weten vanaf hoe laat u niet meer mag eten en drinken.
Mijn Antonius-account aanmaken
Mijn Antonius is het beveiligde online patiëntenportaal van het St. Antonius Ziekenhuis. Heeft u nog geen account? Dan is het handig als u er een aanmaakt. Op onze webpagina Mijn Antonius leest en ziet u hoe u dit eenvoudig doet.
Afzeggen
Bent u verhinderd voor de operatie? Laat het ons dan zo snel mogelijk weten. Neem hiervoor telefonisch contact op met de Voorbereiding Opname.
Behandeling
Dag van opname
Op de dag van de operatie meldt u zich bij het St. Antonius Ziekenhuis, locatie Utrecht. U wordt opgenomen via de afdeling Opname zonder bed. Deze afdeling zorgt ervoor dat uw opname en operatie veilig verlopen. Gebruikt u een CPAP-apparaat of een MRA-beugel? Neem deze dan mee naar de operatieafdeling. Familie en naasten mogen niet mee naar de operatieafdeling. Na de operatie komt u op afdeling 4A te liggen. Op deze afdeling liggen ook andere patiënten die een maagverkleinende operatie hebben gehad.
Naar de operatiekamer
- Vlak voor de operatie krijgt u een blauw operatiepak aan.
- Prothesen en sieraden mogen niet mee naar de operatiekamer.
- Draag geen make-up en geen nagellak, kunstnagels of gelnagels.
- Een verpleegkundige of vrijwilliger brengt u in uw bed naar de operatieafdeling. Daar moet u nog even wachten.
Narcose
De operatie gebeurt onder volledige narcose. De anesthesist brengt een infuus in uw arm of hand. Via het infuus krijgt u de narcose. U valt daarna snel in slaap.
Kijkoperatie
De operatie is een kijkoperatie. De chirurg maakt een paar kleine sneetjes in uw buik. Via deze sneetjes brengt de chirurg een camera (kijkbuis) en speciale instrumenten naar binnen. Hiermee voert de chirurg de operatie uit.
De verschillende behandelingen
Re-sleeve met plaatsen MiniMizer Ring
Net als bij de eerste gastric sleeve-operatie verwijdert de chirurg, als dat mogelijk is, een deel van de maag. Hierdoor wordt de maag weer smaller. Daarna plaatst de chirurg de MiniMizer Ring om de verkleinde maag. De ring is gemaakt van medisch silicone en wordt met een paar hechtingen vastgezet.
Door deze operatie kan uw hongergevoel verminderen. Daardoor eet u minder en krijgt u meer controle over uw gewicht. De kans is klein dat u veel afvalt. Meestal zorgt de MiniMizer Ring ervoor dat u op gewicht blijft, vooral als u gezond en regelmatig eet en voldoende beweegt. Sommige mensen vallen met een MiniMizer Ring tussen de 5 en 15 kilo af.

Redo gastric bypass na sleeve
Bij een redo gastric bypass wordt een eerdere sleeve-operatie omgezet naar een gastric bypass. De arts maakt van het bovenste deel van de maag een klein maagzakje (pouch).
Deze nieuwe maag is ongeveer zo groot als een klein ei. De chirurg maakt ook een nieuwe uitgang in de maag. Hiervoor maakt de chirurg de dunne darm los van de oude maag. Dit stuk darm wordt omhoog gehaald en vastgemaakt aan de nieuwe maag. Het voedsel gaat daarna direct van de nieuwe maag naar de dunne darm. Het gaat dus niet meer door de oude maag, maar via een omleiding (bypass).
Het eerste deel van de darm, dat vastzat aan de oude maag, wordt ook weer aangesloten op de dunne darm, maar lager dan eerst. Zie de afbeelding hieronder.
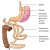
SADI-operatie
SADI staat voor Single Anastomosis Duodenal-Ileal bypass. Bij een SADI-operatie wordt de dunne darm doorgesneden, net na de maagkringspier. Daarna wordt de dunne darm weer aan de maag vastgemaakt, maar op een plek die dichter bij de dikke darm ligt. Hierdoor wordt een groot deel van de dunne darm niet meer gebruikt voor de opname van voedsel. De maagklep blijft goed werken. Dit zorgt ervoor dat u sneller en langer een vol gevoel heeft. Daardoor eet u minder en valt u af.
Duur operaties
Beide operaties duren ongeveer 60 minuten.
Nazorg
Na de operatie
Na de operatie wordt u wakker in de uitslaapkamer. Uw hartslag, ademhaling, bloeddruk en het zuurstofgehalte in uw bloed worden gemeten. U krijgt ook regelmatig pijnstillers. Als alles goed gaat, gaat u daarna naar verpleegafdeling 4A.
Op de verpleegafdeling
Contact met uw familie
Als u terug bent op de afdeling, kunt u zelf contact opnemen met uw familie. Als dit niet lukt, kan de verpleegkundige dit voor u doen.
Zaalarts
De zaalarts komt elke dag bij u langs.
Bloedafname
Elke ochtend wordt er bloed bij u afgenomen.
Pijnstilling
Na de operatie is goede pijnstilling belangrijk. De anesthesist spreekt met u af welke pijnstilling u krijgt. Heeft u toch pijn? Laat dit dan weten. U kunt in overleg extra pijnstilling krijgen. Wacht niet te lang met vragen om pijnstillers. Als u minder pijn heeft, kunt u makkelijker bewegen en slapen. Dit helpt bij uw herstel.
Bij uw ontslag bespreekt de zaalarts welke pijnstilling u thuis kunt gebruiken. Meestal is paracetamol voldoende (4 keer per dag 1000 mg).
Maagbeschermer
Na de operatie start u met een maagbeschermer. U gebruikt deze 6 maanden. U krijgt hiervoor een recept bij uw ontslag. Gebruikt u al een maagbeschermer? Dan kijkt de zaalarts of u hiermee kunt doorgaan of dat deze moet worden aangepast.
Medicijn tegen trombose
Om trombose (bloedstolsels) te voorkomen, krijgt u tijdens uw opname elke dag een injectie met een bloedverdunnend medicijn (Fraxiparine®). Soms is het nodig om deze injecties tot 4 weken na de operatie thuis te gebruiken. Als dit voor u geldt, krijgt u hierover uitleg.
Het is belangrijk dat u na de operatie weer snel gaat bewegen. Dit helpt de bloedsomloop. De verpleegkundige helpt u hierbij als dat nodig is.
Eten en drinken
Na een re-sleeve met een MiniMizer
Op de dag van de operatie begint u met helder vloeibaar eten en drinken. Gaat dit goed? Dan mag u overstappen naar vloeibaar en gladgemalen voeding. Dit blijft u doen tot 5 dagen na de operatie.
Daarna kunt u langzaam weer vaste voeding gaan eten. Lukt vast eten nog niet goed? Blijf dan wat langer bij vloeibaar eten.
Na een SADI-operatie
Op de dag van de operatie begint u met kleine slokjes drinken. Als dit goed gaat, mag u dezelfde dag nog licht verteerbaar eten. De dag na de operatie mag u weer normaal eten.
Wilt u meer informatie? Kijk dan in de folder Dieetadvies bij een maagband en maagverkleining.
Naar huis
Adviezen voor thuis
Pijn
In de eerste weken na de operatie kunt u pijn hebben rond het operatiegebied. Neem zo nodig paracetamol 500 mg, 4 keer per dag 2 tabletten.
De eerste dagen na de operatie is het goed om de paracetamol op vaste tijden in te nemen: om 08.00, 12.00, 17.00 en 22.00 uur.
Beweging
Na de operatie kunt u zich moe voelen. Het is belangrijk om een goede balans te vinden tussen rust en bewegen. U kunt uw dagelijkse activiteiten in en om het huis gewoon doen. Let wel op met zwaar tillen. Laat het tillen van zware boodschappen de eerste weken aan iemand anders over.
Luister goed naar uw lichaam. Voorzichtig zijn betekent niet dat u niets kunt doen. Het is juist goed om in beweging te blijven. In de eerste twee weken na de operatie raden wij aan om te wandelen en/of te fietsen. Heeft u pijn in het operatiegebied? Ga dan niet stilzitten, maar neem pijnstilling en blijf toch in beweging.
Na twee tot drie weken kunt u de beweging verder opbouwen. Het beste is om minimaal twee keer per week te sporten. Kies een sport die u leuk vindt, zodat u deze beter volhoudt. Zwemmen mag zodra de wondjes volledig dicht zijn.
Medicijnen
Omdat u afvalt, kan het zijn dat u later een lagere dosering van uw medicijnen nodig heeft. Neem daarom contact op met uw eigen behandelaar als u weer thuis bent. Dit kan uw huisarts, internist of diabetesverpleegkundige zijn. Samen met u wordt gekeken of de dosering moet worden aangepast.
Wondgenezing
U heeft kleine wondjes van de kijkoperatie. Deze genezen meestal snel.
Neem contact op met de bariatrisch verpleegkundige als:
- de huid rond de wond rood en warm wordt;
- er zwelling rond de wond ontstaat;
- er pus uit de wond komt;
- u koorts heeft boven 38,5 graden.
De bariatrisch verpleegkundige beslist of het nodig is om naar de polikliniek te komen.
Werk
U kunt uw werk meestal na drie tot vier weken weer opbouwen. Dit hangt af van hoe zwaar uw werk is. Bespreek dit zo nodig met uw leidinggevende of bedrijfsarts.
Zwangerschap
De operatie staat een latere zwangerschap niet in de weg. Soms worden vrouwen na het afvallen zelfs vruchtbaarder. Het is wel verstandig om de eerste 12 tot 18 maanden na de operatie niet zwanger te worden. Meld een zwangerschap altijd bij uw behandelteam.
Controle
Na de ingreep komt u binnen 4 weken terug op de polikliniek. U heeft dan een afspraak met de chirurg en de bariatrisch verpleegkundige. Ook de diëtist begeleidt u na de operatie verder op de polikliniek.
Lees meer over Complicaties
Complicaties na de operatie
Elke operatie heeft risico’s. Door overgewicht is de kans op complicaties iets groter. De arts doet er alles aan om deze risico’s zo klein mogelijk te maken.
Complicaties op korte termijn
Lekkage
Na de operatie kan er een lek ontstaan bij de wond van de maag of darm. Dit gebeurt bij minder dan 3 van de 100 mensen. Soms geneest dit met rust. Het kan ook nodig zijn om een slangetje (drain) of een stent te plaatsen. In enkele gevallen is een nieuwe operatie nodig.
Wondinfectie
Een lichte wondinfectie gaat vaak vanzelf over. Soms moet de wond worden opengemaakt en schoongespoeld.
Longontsteking
Dit wordt meestal behandeld met antibiotica.
Trombose
Er kan een bloedstolsel ontstaan in een been of in de longen. U krijgt dan bloedverdunners. Het is belangrijk om na de operatie snel weer te bewegen.
Overlijden
De kans op overlijden door complicaties is klein: minder dan 0,5%.
Complicaties op langere termijn
Vitaminetekorten
Na een maagverkleining heeft u levenslang extra vitamines nodig.
- Na de Re-sleeve met MiniMizer blijft u dezelfde vitamines gebruiken als vóór de operatie.
- Na de SADI en Redo gastric bypass na sleeve krijgt u een sterker multivitaminepreparaat en extra calcium/vitamine D.
U krijgt regelmatig bloedonderzoek om tekorten op tijd te ontdekken.
Galstenen
Door het afvallen is de kans op galstenen iets groter. Niet iedereen heeft hier behandeling voor nodig.
Zuurbranden of een maagzweer
Dit kan ontstaan door de veranderingen na de operatie, door bepaalde voeding of door roken.
Extra risico’s na Re-sleeve met MiniMizer
Overgeven
Kort na de operatie kan overgeven komen door zwelling van de maag. Later kan het komen doordat de ring de doorgang van eten vertraagt.
Het helpt om:
- kleine hapjes te nemen,
- goed te kauwen,
- niet te drinken tijdens het eten,
- pauzes te nemen tussen de hapjes.
Blijft u overgeven? Neem dan contact op met de bariatrisch verpleegkundige.
Erosie (zeldzaam)
De MiniMizer-ring kan in de maagwand groeien. Vaak merkt u dit niet, soms kunt u weer meer eten. De arts kan de ring dan meestal met een kijkonderzoek verwijderen. Soms is een nieuwe operatie nodig.
Extra risico na redo gastric bypass na sleeve:
Dumping
Dumping ontstaat als eten met veel calorieën (zoals suikers, vetten of koolhydraten) te snel in de dunne darm komt. U kunt zich dan slaperig of duizelig voelen. Ook kunt u last krijgen van hartkloppingen en zweten. Blijf rustig, ga even liggen en drink eventueel een glas water. De klachten gaan meestal binnen een half uur over. Probeer te achterhalen wat de dumping heeft veroorzaakt.
Heeft u hier vaak last van? Neem dan contact op met de bariatrisch verpleegkundige. Dumping is vervelend, maar het kan ook helpen om minder calorierijke producten te eten.
Inwendige herniatie
Na de operatie en als u afvalt, kunnen er ruimtes in de buik ontstaan. Bij een gastric bypass kunnen de darmen hierin vast komen te zitten. U merkt dit aan plotselinge en erge buikpijn. Dit gebeurt meestal pas een tijd na de operatie. Neem bij deze klachten altijd contact op met uw hoofdbehandelaar.
Extra risico’s na SADI
Diarree
Na deze operatie kan de ontlasting dunner worden. U kunt meerdere keren per dag diarree hebben. Vet uit de voeding wordt minder goed verteerd. De ontlasting kan sterk ruiken en soms verandert ook de lichaamsgeur.
Expertise en ervaring
Het St. Antonius Obesitascentrum behandelt mensen die al jaren lijden onder hun te hoge lichaamsgewicht. Het centrum biedt een breed scala aan operatieve ingrepen en heeft veel kennis en expertise van het behandelen van overgewicht. Het werkt samen met de Nederlandse Obesitas Kliniek (NOK) om mensen met obesitas op een verantwoorde manier naar een gezond gewicht te begeleiden. De Nederlandse Obesitas Kliniek is de grootste zelfstandige kliniek voor het screenen en begeleiden van mensen met obesitas. Deze kliniek werkt nauw samen met topklinische ziekenhuizen zoals het St. Antonius Ziekenhuis.
Eén van de grootste centra
Het St. Antonius verricht jaarlijks ongeveer 700 operaties om mensen met obesitas te helpen gewicht te verliezen. Hiermee is het Obesitascentrum van het St. Antonius een van de grootste centra van Nederland.
Contact opnemen
Heeft u na ontslag dringende vragen? Neem dan gerust contact met ons op.
Tot 24 uur na ontslag kunt u bellen:
- Tijdens kantooruren met de poli Bariatrie. Telefoonnummer: 088 320 3500.
- Buiten kantooruren met de Spoedeisende Hulp. Telefoonnummer: 088 320 3300.
Na 24 uur na ontslag kunt u bellen:
- Tijdens kantooruren met de poli Bariatrie. Telefoonnummer: 088 320 3500.
- Buiten kantooruren met de huisartsenpost in uw regio.
Risico's ernstig overgewicht
Overgewicht geeft niet altijd klachten. Ernstig overgewicht kan wel veel lichamelijke klachten veroorzaken en zelfs uw levensverwachting verkorten. Bij mensen met overgewicht komen de volgende gezondheidsproblemen vaker voor:
- diabetes mellitus;
- hart- en vaatziekten, zoals een hartinfarct;
- slaapapneu (problemen met de ademhaling tijdens de slaap);
- galstenen;
- longziekten;
- onvruchtbaarheid;
- gewrichtsklachten en slijtage van de gewrichten (artrose).
Deze gezondheidsproblemen kunnen een extra reden zijn om te kiezen voor een operatie.
Uitstel operatie
Het komt helaas een enkele keer voor dat de operatie op het laatste moment wordt uitgesteld vanwege een spoedgeval. Wij zijn ons ervan bewust hoe vervelend dit is. Als dit gebeurt, proberen wij u zo snel mogelijk een nieuwe operatiedatum door te geven.
Veilige zorg in het ziekenhuis
In het St. Antonius Ziekenhuis staat veiligheid voorop. Onze medewerkers doen er alles aan om uw bezoek aan het ziekenhuis zo goed mogelijk te laten verlopen. Help ons a.u.b. om goed voor u te zorgen door ons te vertellen:
- Welke medicijnen u gebruikt.
- Of u allergieën heeft.
- Of u (mogelijk) zwanger bent.
- Als u iets niet begrijpt.
- Wat u belangrijk vindt.
- Als u iets ziet wat niet schoon is.
Bereid uw gesprek met uw zorgverlener goed voor. Voor tips: Begin een goed gesprek(opent in een nieuwe tab)
Op de website van de Nederlandse Patiëntenfederatie(opent in een nieuwe tab) leest u meer over hoe u zelf kunt bijdragen aan veilige zorg.
Meer informatie
Meer informatie over obesitas vindt u op de websites van de:
In dit filmpje op YouTube vertelt een patiënt over haar operatie in het St. Antonius Ziekenhuis.
