Leveroperatie
De lever is een groot orgaan rechtsboven in de buik. Belangrijke functies van de lever zijn de vorming van gal, stollingsstoffen en eiwitten. Een leveroperatie is een ingrijpende gebeurtenis.
Het St. Antonius werkt voor de behandeling van leverkanker samen met het Universitair Medisch Centrum Utrecht en Meander Medisch Centrum Amersfoort in het Regionaal Academisch Kankercentrum Utrecht (RAKU). Ook het Diakonessenhuis Utrecht en Ziekenhuis Rivierenland participeren in deze samenwerking. Bekijk de voorlichtingsfilm met uitleg hoe de ziekenhuizen samenwerken en wat dat betekent voor patiënten.
Op deze pagina snel naar
Voorbereiding
Voorbereiding op uw opname
Een goede voorbereiding is voor u en voor ons belangrijk. Op onze webpagina Opname in het ziekenhuis (bij operatie) leest u hoe u zich op uw opname voorbereidt en krijgt u informatie over de gang van zaken in ons ziekenhuis.
Meenemen naar het ziekenhuis
We adviseren u het volgende mee te nemen naar het ziekenhuis:
- nachtkleding;
- ondergoed;
- badjas;
- pantoffels;
- toiletartikelen;
- eventueel gebittenbakje en/of brillenkoker;
- koptelefoon (voor televisiekijken).
Overgevoeligheid/allergie
Geef het altijd aan ons door als u overgevoelig of allergisch bent voor jodium, contrastvloeistof, bepaalde medicijnen, pleisters, rubber, latex of andere stoffen.
Nagellak en piercings
Verwijder eventuele nagellak en piercings voordat u naar het ziekenhuis gaat.
Kleding
- Draag makkelijk zittende kleding, die u makkelijk kunt aan- en uittrekken.
- Neem voldoende (nacht)kleding, ondergoed en een paar warme sokken mee.
- Neem stevige schoenen of pantoffels mee (om te voorkomen dat u valt).
Ondersteuning
Een leveroperatie is een ingrijpende gebeurtenis. Behalve het lichamelijke ongemak kunnen bij u en/of uw naasten gevoelens van onzekerheid of angst spelen. Misschien hebt u voor of tijdens uw opname behoefte aan een ondersteunend gesprek. U kunt dan een afspraak maken met een medewerker van Maatschappelijk Werk of de Geestelijke Verzorging van het St. Antonius Ziekenhuis. Tijdens uw opname kan de verpleegkundige een afspraak voor u maken.
Mijn Antonius-account aanmaken
Mijn Antonius is het beveiligde online patiëntenportaal van het St. Antonius Ziekenhuis. Heeft u nog geen account? Dan is het handig als u er een aanmaakt. Op onze webpagina Mijn Antonius leest en ziet u hoe u dit eenvoudig doet.
Afzeggen
Bent u verhinderd voor de operatie? Laat het ons dan zo snel mogelijk weten. Neem hiervoor telefonisch contact op met de Voorbereiding Opname.
Behandeling
Lees meer over het proces tijdens uw behandeling
Dag van opname
Medicijnen
Als u niets anders met uw arts of anesthesist (verdovingsarts) afgesproken hebt, kunt u ’s ochtends voor de operatie gewoon uw eigen medicijnen innemen.
Melden
U kunt bij de informatiebalie in de centrale hal van het ziekenhuis de weg vragen naar de verpleegafdeling waar u moet zijn. U wordt opgevangen door een verpleegkundige die u wegwijs maakt op de afdeling en uw kamer. Hebt u nog vragen, wensen of verwachtingen? Bespreek deze dan gerust met de verpleegkundige. Al uw medische vragen kunt u stellen aan de zaalarts.
Contactpersoon
De verpleegkundige zal vragen een of twee contactpersonen aan ons door te geven aan wie wij mogen doorgeven hoe het met u gaat. Voor bescherming van uw privacy geven wij alleen informatie aan de contactpersonen die u van tevoren aan ons doorgeeft.
Uitstel operatie
Helaas komt het een enkele keer voor dat een operatie op het laatste moment uitgesteld moet worden vanwege een spoedgeval. Dit is erg vervelend voor u, dat begrijpen we heel goed. We geven u dan zo spoedig mogelijk een nieuwe opnamedatum door.
Eten en drinken
Het is noodzakelijk dat u voor de operatie een bepaalde periode niet eet of drinkt (‘nuchter’ blijft). Dit geldt als u narcose, een ruggenprik of een zenuwblokkade krijgt. Als u niet nuchter bent tijdens de ingreep, is de kans groter dat er tijdens de ingreep eten en drinken uit uw maag in uw longen terechtkomt. Dit kan leiden tot een ernstige longontsteking. Het is dus belangrijk dat u zich aan onderstaande voorschriften houdt.
- Vanaf 00.00 uur (middernacht) mag u niets meer eten. U mag nog wel helder vloeibaar drinken. Dit zijn: water, thee ZONDER melk en appelsap.
- Vanaf 2 uren voor de operatie mag u ook niets meer drinken. De afgesproken medicatie mag u wel met een slokje water innemen.
Naar de operatiekamer
De verpleegkundige maakt u klaar voor de operatie. U krijgt onder andere speciale operatiekleding aan. Als u aan de beurt bent, brengen 2 vrijwilligers van de vervoersdienst u in uw bed naar de operatieafdeling.
Op de operatieafdeling
Pijnbestrijding
Vlak voor de operatie brengt de anesthesist op de holding (voorbereidingsruimte voor de operatiekamer) een zogenoemde epidurale katheter in. Dit is een dun slangetje dat onder in uw rug ingebracht wordt. Via dit slangetje krijgt u tijdens en na de operatie pijnstillers toegediend.
Het slangetje brengt de anesthesist als volgt in:
- de huid wordt gedesinfecteerd;
- u buigt voorover of gaat met opgetrokken knieën op uw zij liggen;
- de anesthesist verdooft met een naaldje het gebied tussen uw onderste ruggenwervels;
- de anesthesist brengt de katheter in en plakt deze met grote pleisters vast.
Voordeel epidurale pijnbestrijding
Een belangrijk voordeel van epidurale pijnbestrijding is dat u na de operatie veel minder pijnstillers met morfine nodig hebt. U hebt dus ook minder last van de bijwerkingen van morfine, zoals het stilvallen van de darmen. U kunt daardoor na de operatie eerder eten en drinken. Dit is belangrijk voor een vlot herstel.
Op de operatiekamer
- Na het inbrengen van de epidurale katheter brengen wij u naar de operatiekamer.
- Daar krijgt u een infuus in uw arm. Dit is een dun buisje dat met een naald in uw ader wordt geschoven. Via het infuus krijgt u vocht en de narcose toegediend.
- Zodra u slaapt, start de operatie.
- Het weggenomen weefsel wordt na de operatie voor onderzoek opgestuurd naar het laboratorium.
Direct na de operatie
Contactpersoon
Na de operatie belt de chirurg uw contactpersoon om verslag uit te brengen. Het is daarom belangrijk dat uw contactpersoon goed bereikbaar is op het afgesproken telefoonnummer.
Uitslaapkamer
Na de operatie wordt u wakker op de uitslaapkamer (recovery) van de operatieafdeling. De artsen en verpleegkundigen houden u hier goed in de gaten. Ze controleren uw hartslag en bloeddruk en u krijgt pijnstillers.
Ook ligt u met een aantal slangetjes verbonden aan apparaten, zoals:
- infuus voor vocht en zo nodig medicijnen;
- epidurale katheter voor pijnbestrijding;
- slangetje in uw neus voor wat extra zuurstof;
- blaaskatheter: dit is een slangetje voor de afvoer van urine.
Afhankelijk van uw situatie hebt u verder eventueel een:
- drain vanuit de wond: dit is een slangetje voor de afvoer van wondvocht,
- slangetje via de neus in de maag voor de afvoer van maagsappen, zodat u niet misselijk wordt.
Bezoek
Afhankelijk van de grootte van de ingreep en eventuele andere aandoeningen blijft u na de operatie een nacht op de uitslaapkamer of de Intensive Care (IC). Als u hier bent, krijgt uw contactpersoon een berichtje van de verpleegkundige. Uw contactpersoon mag dan bij u langskomen.
Beter herstel na operatie
na de operatie:
- optimale pijnstilling krijgen die maag en darmen zo min mogelijk belasten;
- weer snel uit bed en in beweging komen om zo min mogelijk spierkracht en gewicht te verliezen en de kans op een longontsteking te verkleinen;
- zo snel mogelijk weer een normaal voedingspatroon aanleren.
Nazorg
Lees meer over de nazorg bij uw behandeling
Terug naar de verpleegafdeling
Als u een dag na de operatie weer terug bent op de verpleegafdeling, controleert de verpleegkundige regelmatig uw hartslag, bloeddruk en wond en helpt u de eerste dagen zo nodig bij uw lichamelijke verzorging. Ook de zaalarts komt dagelijks bij u langs. U krijgt uitleg over het verloop van de operatie en de zaalarts houdt de genezing van de wond en uw algehele herstel in de gaten.
Eten en drinken
Als u goed wakker bent, kunt u wat water drinken. Begin met een glaasje water of een kopje thee. Daarna mag u in principe weer gewoon eten en drinken. Zo nodig krijgt u voedingsadvies van een diëtist. Gebruik liever geen alcohol. Dit kan het herstel van uw lever nadelig beïnvloeden.
Pijnbestrijding
U krijgt nog 2 tot 3 dagen pijnstillers via de epidurale katheter. Als dit niet voldoende is, krijgt u in overleg met de zaalarts eventueel nog andere pijnmedicatie.
Dagelijkse injectie tegen trombose
Om trombose te voorkomen, krijgt u elke avond een prikje in uw been of buik. Trombose is de vorming van een bloedstolsel in een bloedvat.
Beweging
U komt na de operatie zo snel mogelijk in beweging. Dit is belangrijk om verlies van spierkracht, trombose en/of andere complicaties te voorkomen. De verpleegkundige helpt u daarom al op de eerste dag uit bed. Dit lijkt misschien snel, maar het lukt de meeste patiënten goed. Ook komt de fysiotherapeut bij u langs voor advies. Zo is het belangrijk dat u goed rechtop zit. De kans op een luchtweginfectie is daardoor kleiner.
Ook de dagen daarna komt u minstens 3 keer per dag uit bed, steeds wat langer. U zit op de stoel en maakt wandelingetjes op de kamer of gang, zo nodig met hulp van de verpleegkundige. Als het nodig is, komt de fysiotherapeut vaker bij u langs voor ademhalingsoefeningen.
Naar huis
Afhankelijk van uw situatie en herstel kunt u waarschijnlijk 5 tot 10 dagen na de operatie met ontslag. Bij uw opname maken we een inschatting van uw ontslagdatum. De zaalarts en de verpleegkundige beoordelen elke dag of deze voorlopige ontslagdatum nog haalbaar is. Zo niet, wordt deze bijgesteld. Na eventuele complicaties kan het zijn dat u langer in het ziekenhuis moet blijven.
U kunt met ontslag als:
- u vast voedsel kunt eten;
- de pijn met pijnstillers in tabletvorm onder controle is;
- u zich goed genoeg voelt om naar huis te gaan;
- u windjes gelaten hebt en/of ontlasting gehad hebt.
Medicijnen
Het kan zijn dat u thuis medicijnen moet gebruiken. Als dat nodig is, komt er voordat u met ontslag gaat een apothekersassistent van de St. Antonius Apotheek bij u langs. De St. Antonius Apotheek zorgt dat u de juiste medicijnen meekrijgt.
U krijgt bij uw ontslag daarnaast het volgende mee:
- instructies voor eten en drinken;
- wat u wel en niet mag doen;
- instructies voor het verzorgen van uw wond;
- controleafspraak;
- kaartje met contactgegevens van het St. Antonius Ziekenhuis.
Leefregels voor thuis
Het is belangrijk dat u thuis nog ruim de tijd neemt om verder aan te sterken. Herstel duurt gemiddeld 4 tot 6 weken. Maar uw conditie en kracht komen pas na ongeveer 10 tot 12 weken terug. Dit hangt ook af van de grootte van de operatie en uw leeftijd. Houdt u er verder rekening mee dat de buikwonden nog kunnen trekken, vooral als u uw buikspieren gebruikt.
Eten en drinken
U hoeft na de operatie geen speciaal dieet te volgen. Maar mogelijk smaakt het eten u nog niet goed en/of hebt u nog verminderde eetlust. Probeer dan meerdere malen kleine beetjes te eten en zorg voor variatie.
Wondverzorging
- Gesloten wond
Totale genezing van de wond duurt ongeveer 6 weken. De wond heeft geen speciale verzorging nodig. Er hoeft geen verband meer op en u mag gewoon douchen. Dep de wond wel goed droog. U mag pas weer in bad als de hechtingen verwijderd zijn. Dit gebeurt na 10 tot 14 dagen. Afhankelijk van uw situatie wordt dit tijdens uw eerste controleafspraak op de poli of bij uw huisarts gedaan. Of op de verpleegafdeling als u nog opgenomen bent.
- Open wond
Soms wordt de wond niet helemaal gehecht. (De onderliggende weefsels worden wel altijd helemaal gehecht.) U hebt dan een zogenoemde open wond. Een open wond heeft wél speciale verzorging nodig. U en/of uw naaste(n) krijgen hier tijdens uw opname uitleg over van de zaalarts of verpleegkundige. Kunt u de open wond thuis zelf niet verzorgen? Dan komt er een wijkverpleegkundige bij u langs. Ook met een open wond kunt u gewoon douchen en in bad. Zorg er wel voor dat de wond niet in contact komt met zeep en spoel de wond met de douche goed uit, ook als u in bad bent geweest. Dep de wond daarna goed droog. De genezing van een open wond duurt wat langer dan een gesloten wond.
Pijnstillers
Zolang dat nodig is, mag u na de operatie pijnstillers gebruiken. Paracetamol is de standaard pijnstiller, maar die mag u na een leveroperatie niet of maar heel beperkt gebruiken. Uw arts bepaalt daarom welke pijnstiller u mag innemen. Twijfelt u of u een bepaalde pijnstiller wel of niet mag gebruiken? Overleg dit dan met uw chirurg.
Activiteiten en werk
U kunt uw activiteiten thuis geleidelijk uitbreiden. Forceer niets, maar let goed op wat uw lichaam aankan. Wanneer iemand zich weer ‘de oude’ voelt, is per persoon verschillend. Voelt u zich weer goed, dan kunt u weer aan het werk.
Doet u zwaar werk waarbij u veel moet tillen? Wacht dan minstens 6 weken na uw ontslag. U mag wel autorijden.
Seksualiteit
U kunt in principe zonder bezwaar seks hebben. Ook hier geldt: forceer niets en let goed op uw behoefte en wat uw lichaam aankan.
Sport
U mag in principe meteen weer wandelen en fietsen. Sporten mag ook, maar houd wel
rekening met uw conditie. De meeste mensen kunnen na 8 tot 12 weken weer sporten.
Luister goed naar uw lichaam en houd u verder aan de volgende instructies:
- doe de eerste 6 weken geen krachtsport of een andere sport waarbij er veel druk op uw buik en het wondgebied komt;
- u mag weer zwemmen als de wond helemaal gesloten is en als de hechtingen verwijderd zijn;
- als de wond na zo’n 6 weken helemaal genezen is, mag u weer naar de sauna (bij een open wond kan herstel langer duren).
Uitslag weefselonderzoek
De uitslag van het weefselonderzoek is na ongeveer 1 week bekend. U krijgt de uitslag tijdens uw controleafspraak met de chirurg op de poli. Uw chirurg bespreekt dan ook met u welke eventuele vervolgbehandeling nodig is. Bent u dan nog opgenomen? Dan krijgt u de uitslag in het ziekenhuis.
Klachten en complicaties
Neem bij (een van) de volgende klachten contact op met het ziekenhuis:
- meer dan 38 graden koorts binnen 2 weken na opname;
- toenemende buikpijn;
- buikkrampen;
- misselijkheid, overgeven en niet meer kunnen eten en drinken;
- ontsteking van de wond.
Zo herkent u een wondinfectie:
- de huid rondom de wond is rood, voelt warm aan en/of is gezwollen;
- u krijgt meer wondpijn;
- er komt pus uit de wond;
- u hebt koorts: 38,5 graden of hoger.
Vragen
Hebt u thuis vragen, problemen of twijfelt u over bepaalde klachten? Neem dan gerust contact op met de verpleegafdeling waar u opgenomen bent geweest of met de verpleegkundig specialist MDL/oncologie. U vindt de contactgegevens op het kaartje dat u bij uw ontslag meekrijgt. De verpleegkundige overlegt zo nodig met de dienstdoende arts of verbindt u door.
Contact opnemen
Heeft u na ontslag dringende vragen? Neem dan gerust contact met ons op.
Tot 24 uur na ontslag
- Tijdens kantooruren met de poli Chirurgie, T 088 320 19 00.
- Buiten kantooruren met de Spoedeisende Hulp, T 088 320 33 00.
Na 24 uur na ontslag
- Tijdens kantooruren met de poli Chirurgie, T 088 320 19 00.
- Buiten kantooruren met de huisartsenpost in uw regio.
Expertise en ervaring
Het St. Antonius Ziekenhuis, het Universitair Medisch Centrum Utrecht (UMC Utrecht) en het Meander Medisch Centrum in Amersfoort, werken samen aan de behandeling van maag-, lever-, alvleesklier-, slokdarm- en galwegkanker. Voor de behandeling van deze zeldzame kankersoorten hebben de 3 ziekenhuizen het Regionaal Academisch Kankercentrum Utrecht (RAKU) opgericht. Binnen het RAKU worden jaarlijks ruim 130 leveroperaties uitgevoerd. Hiermee is het RAKU een van de grootste behandelcentra voor levertumoren in Nederland. De gevolgen hiervan zijn:
- Goede uitkomsten door veel kennis en expertise
Het is bekend dat de kans op complicaties na een operatie afneemt als een operatie vaak wordt uitgevoerd in een ziekenhuis.
- Vrijwel alle mogelijke behandeltechnieken aanwezig
Door de ruime ervaring met (complexe) leveroperaties en onze expertise met nieuwe technieken voor de behandeling van levertumoren, kunnen wij voor elke individuele patiënt de beste behandeling kiezen.
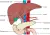
De lever
De lever is een groot orgaan rechtsboven in de buik. De lever ligt grotendeels achter de ribben. Belangrijke functies van de lever zijn onder andere de vorming van gal, stollingsstoffen en eiwitten. Al het bloed vanuit de darmen passeert de lever. De lever bestaat uit de galblaas en 8 verschillende delen met bloedvaten en galgangen.
Lees meer over de lever
Veilige zorg in het ziekenhuis
In het St. Antonius Ziekenhuis staat veiligheid voorop. Onze medewerkers doen er alles aan om uw bezoek aan het ziekenhuis zo goed mogelijk te laten verlopen. Help ons a.u.b. om goed voor u te zorgen door ons te vertellen:
Lees meer over veilige zorg in het ziekenhuis
- Welke medicijnen u gebruikt.
- Of u allergieën heeft.
- Of u (mogelijk) zwanger bent.
- Als u iets niet begrijpt.
- Wat u belangrijk vindt.
- Als u iets ziet wat niet schoon is.
Bereid uw gesprek met uw zorgverlener goed voor. Voor tips: Begin een goed gesprek
Op de website van de Nederlandse Patiëntenfederatie leest u meer over hoe u zelf kunt bijdragen aan veilige zorg.
